En el año 2025, la Comisión Europea publicó un informe del Expert Group on Health Systems Performance Assessment (HSPA) (1). Se trata de un interesante documento, del que recomendamos su lectura, ya que puede inspirar el proceso de cómo promovemos, diseñamos y desarrollamos los proyectos de mejora de la adecuación en el seno de la red MAPAC.
A continuación hacemos un breve resumen.
El informe propone una visión amplia del concepto de atención de bajo valor, incluyendo tanto prestaciones que se realizan con una relación beneficio/riesgo desfavorable como aquellas que se aplican de manera inapropiada, ineficaz o innecesariamente costosa, así como la situación inversa: no ofrecer prestaciones que sí son necesarias y efectivas. En este enfoque, el “bajo valor” no es solo una cuestión clínica, sino también una cuestión de eficiencia del sistema y, en algunos casos, de sostenibilidad.
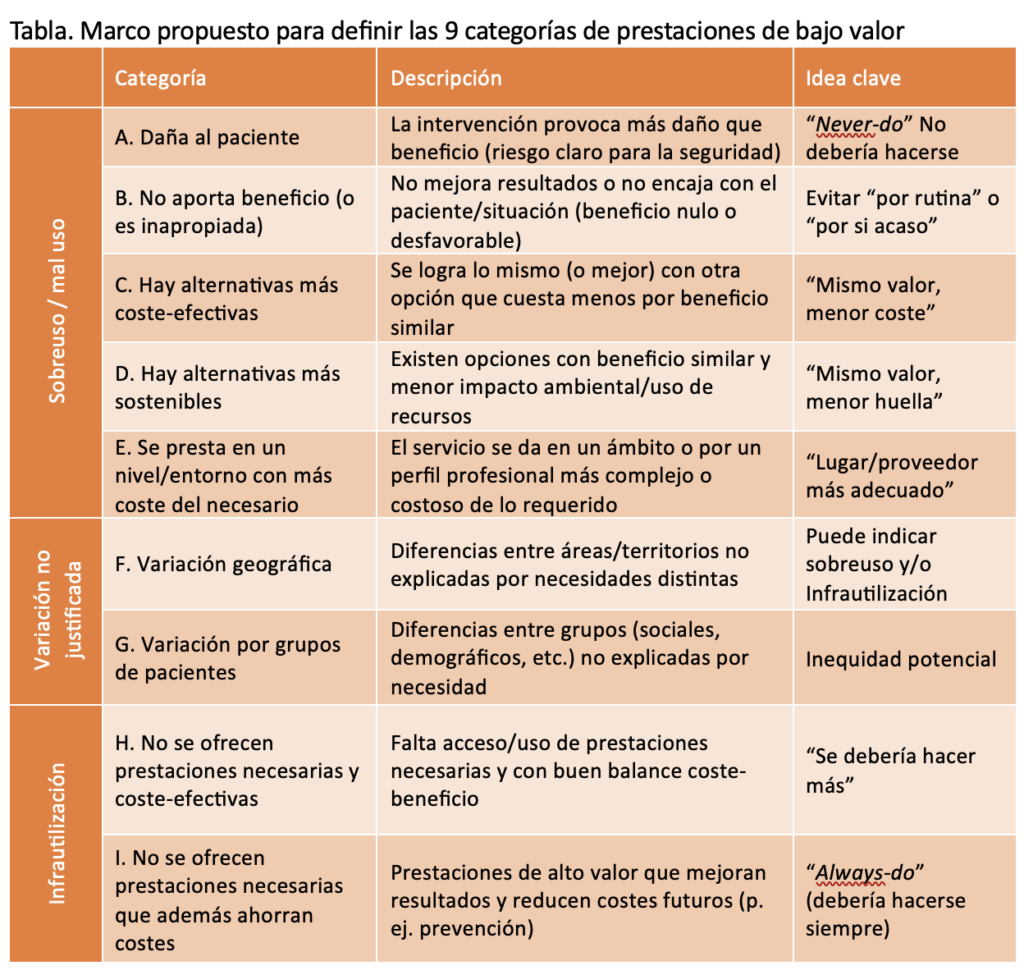
El documento propone un marco de análisis basado en nueve categorías (véase la tabla). Algunas se refieren a prácticas que deberían evitarse porque pueden causar daño (“never-do”), otras a actuaciones sin un beneficio claro o con un balance riesgo-beneficio desfavorable, y otras a escenarios donde existen alternativas comparables pero más coste-efectivas. También incluye situaciones en las que el problema no es solo qué se hace, sino cómo, dónde o con qué nivel de recursos se presta la atención, por ejemplo, cuando una prestación se realiza en entornos más complejos y costosos de lo necesario. De forma relevante, la tipología incorpora explícitamente la infrautilización de servicios necesarios y coste-efectivos que no se ofrecen o no se utilizan, e incluso de aquellos que, además de ser adecuados, pueden ahorrar costes (como algunas intervenciones preventivas). El informe añade que el análisis de la variación no justificada entre territorios, centros o grupos de pacientes, que con frecuencia refleja la existencia de sobreutilización o infrautilización de prestaciones, supondría un adecuado punto de partida para investigar causas y oportunidades de mejora.
En cuanto a cómo avanzar desde el diagnóstico hasta la implementación de una acción para el cambio, el informe resume el abordaje como un proceso por etapas: identificar áreas potenciales, priorizar qué abordar primero en cada contexto, comprender barreras y facilitadores, desplegar intervenciones, evaluar su impacto y, si funcionan, escalar y sostener el cambio. La idea de fondo es que reducir el bajo valor no se logra solo con “declaraciones” o listas de recomendaciones, sino mediante la conversión del problema en un ciclo de mejora con medición y aprendizaje. En esa línea, se destaca que las estrategias más efectivas suelen ser multicomponentes, en la que se combinan herramientas como guías clínicas o recomendaciones explícitas, apoyo a la decisión clínica, auditoría y retroalimentación, transparencia de información, cambios organizativos y, en determinados escenarios, ajustes en financiación o incentivos.
Finalmente, el documento insiste en que la medición es una condición necesaria para definir con precisión qué se considera bajo valor, cómo se calcula y con qué fuentes de datos, asumiendo que uno de los obstáculos recurrentes es justamente la disponibilidad, la calidad y la comparabilidad de la información. En ese marco, los expertos señalan áreas donde perciben un mayor déficit de indicadores para monitorizar la adecuación y el bajo valor, como salud mental, atención al final de la vida y cuidados paliativos, rehabilitación y cuidados de larga duración, entre otras.
Referencia
- Directorate General for Health and Food Safety. Report of the HSPA EG: Identifying, measuring and reducing low-value care in the context of health system performance assessment. [Accesible en: https://health.ec.europa.eu/publications/identifying-measuring-and-reducing-low-value-care-context-health-system-performance-assessment_en. Último acceso 22 febrero 2026].